ЧТО ТАКОЕ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ?
Сердечная недостаточность — серьезное заболевание, при котором сердце не справляется со своей функцией. Это означает, что кровь не доставляет органам и тканям столько кислорода и питательных веществ, сколько требуется для нормальной работы. Это, например, может приводить к ощущению мышечной слабости. Кроме того, невозможна полноценная «утилизация» продуктов обмена, что приводит к накоплению жидкости в легких, брюшной полости и конечностях.
Сердечная недостаточность часто развивается как осложнение предыдущих или текущих заболеваний, которые повреждают сердечную мышцу или дополнительно нагружают ее. Речь идет об ишемической болезни сердца, инфаркте миокарда и гипертонической болезни. Помимо наиболее распространенных причин, существуют и другие причины развития сердечной недостаточности. К ним относятся аномальное давление в кровеносных сосудах сердца, заболевания коронарных артерий, клапанов сердца и сердечной мышцы, а также аритмия.
Сердечная недостаточность может развиться в любом возрасте, но чаще всего наблюдается у пожилых людей. В возрасте до 65 лет около 1% людей страдает сердечной недостаточностью, в возрасте 75–84 лет этот показатель равен 7%, а среди людей старше 85 лет — 15%. Сердечная недостаточность — самая частая причина госпитализации пациентов старше 65 лет.
Термин «недостаточность» не означает, что сердце скоро перестанет работать. Речь идет о том, что оно не полностью справляется с потребностями организма (особенно при нагрузках).
СИМПТОМЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Функциональная классификация хронической сердечной недостаточности, разработанная Нью-Йоркской кардиологической ассоциацией (NYHA), используется с 1902 года и служит простым методом классификации тяжести симптомов сердечной недостаточности. Согласно этой классификации, больных относят к одной из четырех категорий, в зависимости от переносимости повседневных физических нагрузок.
Классификация NYHA — это понятная оценка степени ограничения физической активности вследствие сердечной недостаточности у отдельного пациента. Эта информация используется при планировании стратегии лечения, а также при отборе пациентов для участия в клинических исследованиях. Функциональные возможности тесно связаны с краткосрочным и долгосрочным прогнозом, и на сегодняшний день классификация NYHA остается самым полезным и удобным прогностическим инструментом для оценки состояния пациентов с сердечной недостаточностью в стандартной клинической практике.
Функциональный класс/Симптомы по классификации NYHA
I Отсутствие ограничений физической активности. Обычная физическая нагрузка не вызывает выраженного утомления, слабости, учащенного сердцебиения и одышки.
II Умеренное ограничение физической активности. В состоянии покоя патологические симптомы отсутствуют. Обычная физическая нагрузка вызывает утомление, слабость, учащенное сердцебиение и одышку.
III Выраженное ограничение физической активности. В состоянии покоя патологические симптомы отсутствуют. Малейшие физические нагрузки приводят к утомлению, появлению слабости, учащенному сердцебиению и одышке.
IV Невозможность выполнять какие-либо нагрузки без появления дискомфорта. Симптомы сердечной недостаточности проявляются в состоянии покоя. Дискомфорт усиливается при любой физической нагрузке.
Симптомы сердечной недостаточности могут сильно различаться у разных людей в зависимости от типа сердечной недостаточности. Поэтому вы можете испытывать все симптомы, описанные здесь, или только некоторые из них.
На ранних стадиях заболевание может протекать бессимптомно, но, если сердечная недостаточность прогрессирует, серьезные симптомы практически неизбежны.
Основные симптомы сердечной недостаточности вызваны скоплением жидкости в организме (застоем) и слабым кровотоком. В этом разделе вы узнаете, что значат эти симптомы, и получите рекомендации по их устранению.
СИМПТОМЫ, ВЫЗВАННЫЕ СКОПЛЕНИЕМ ЖИДКОСТИ ИЛИ ЗАСТОЕМ
- Одышка
Одышка вызывается накоплением и застоем жидкости в легких. Легкие, наполненные жидкостью, с большим трудом осуществляют газообмен. На ранних стадиях сердечной недостаточности вы, вероятно, будете испытывать одышку только после физических упражнений.
При прогрессировании болезни одышка может начаться и в состоянии покоя. Чувство нехватки воздуха может усиливаться в положении лежа. Жидкость подчиняется законам гравитации, поэтому в горизонтальном положении легкие дополнительно пропитываются влагой (представьте жидкость в бутылке, стоящей прямо и лежащей на столе). Если вы чувствуете нехватку воздуха во сне или просто лежа, подложите под спину подушку, чтобы лежать в более вертикальном положении.
Если вы постоянно задыхаетесь по ночам, сообщите об этом врачу или медсестре.
- Кашель\ хрипы
Кроме одышки, некоторые пациенты с сердечной недостаточностью страдают от кашля и хрипов. Обычно это связано с накоплением жидкости в легких, но может быть вызвано и другими респираторными заболеваниями (например, хронической обструктивной болезнью легких (ХОБЛ) или астмой).
Если у вас кашель или хрипы в легких, нужно, как и в случае с одышкой, изменить положение тела — приподняться или подложить под спину подушку.
- Прибавка в весе
Больным с сердечной недостаточностью нужно регулярно взвешиваться. Если Вы обнаружили, что прибавили более 2 кг в течение 3 дней, сразу же сообщите об этом врачу или медсестре. Чтобы облегчить эту задачу, вы можете загрузить и распечатать специальный график для отслеживания изменений массы тела.
Контроль сердечной недостаточности - таблица показателей
Если на графике обнаруживается прибавка веса, посмотрите на ход набора веса и проанализируйте свой образ жизни в последнее время. Прибавка в весе из-за накопления жидкости отличается от таковой при высококалорийной диете. Если вы не уверены в причине прибавки веса, обратитесь к врачу или медсестре.
- Отеки лодыжек
Накопление жидкости приводит к опуханию (отечности), которая особенно заметна в области лодыжек. В некоторых случаях отек может распространиться на ноги, бедра и живот.
Чтобы снизить количество жидкости, поступающей в организм, лечащий врач или медсестра может порекомендовать вам ограничить потребление жидкости. При необходимости врач может добавить в схему лечения дополнительный диуретик.
СИМПТОМЫ, СВЯЗАННЫЕ СО СНИЖЕНИЕМ ПРИТОКА КРОВИ К ЧАСТЯМ ТЕЛА.
- Быстрая утомляемость/хроническая усталость
Сердечная недостаточность снижает перекачивающую способность сердца, поэтому в мышцы поступает меньше крови. Из-за нехватки кислорода и питательных веществ мышцы быстрее устают.
Кроме того, ухудшение перекачивающей способности сердца приводит к застою в легких, что, в свою очередь, вызывает одышку. Некоторым пациентам трудно отличить нормальную усталость от утомления и слабости в результате СН и одышки. Быстрая утомляемость в результате физических усилий или во время активности, скорее всего, связана с сердечной недостаточностью.
Но быструю утомляемость при выполнении физических упражнений можно уменьшить. В этом поможет умеренная физическая активность и фитнес-тренировки. Вопреки распространенному мнению, физическая активность полезна для больных сердечной недостаточностью. Подвижный образ жизни также уменьшает стресс и придает заряд бодрости.
- Головокружение
При сердечной недостаточности ослабляется кровоток во всем теле. При низком артериальном давлении и снижении мозгового кровотока вы можете ощущать головокружение.
Часто у пациентов с сердечной недостаточностью головокружение вызвано приемом лекарств. Кроме того, головокружение может быть вызвано нерегулярностью сердечных сокращений и резким падением давления при изменении положения тела (постуральная гипотензия).
Чтобы выявить причину головокружения, нужно обсудить этот симптом с лечащим врачом.
- Учащенное сердцебиение
При сердечной недостаточности сердце бьется чаще (тахикардия), чтобы компенсировать недостаточную силу сокращений и поддержать должный уровень кровотока. Такое нарушение ритма может приводить к ощущению сильного сердцебиения, которое воспринимается так, как будто сердце «выпрыгивает из груди». Ухудшение пульсации нужно обсудить с врачом или медсестрой.
ДРУГИЕ СИМПТОМЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
- Потеря аппетита
Накопление жидкости, вызванное сердечной недостаточностью, может затронуть любую часть тела. У некоторых людей она накапливается в печени и пищеварительной системе. Если это происходит, у вас может возникнуть чувство насыщения или тяжести в животе. Как следствие, вы можете меньше ощущать голод. Старайтесь питаться чаще, но небольшими порциями, чтобы предотвратить эти ощущения.
- Позывы к мочеиспусканию ночью
Когда вы ложитесь спать вечером, жидкость, накопившаяся в ногах за день, может вернуться в кровоток. Почки перерабатывают эту жидкость в мочу.Чтобы сократить число ночных походов в туалет, можно ограничить вечерний прием жидкости и мочиться непосредственно перед сном. Если вы принимаете диуретики по утрам, это тоже поможет уменьшить число ночных мочеиспусканий.
- Депрессия и тревога
Среди пациентов с сердечной недостаточностью широко распространены депрессия и тревога. Симптомы депрессии (от слабо выраженных до умеренных) наблюдаются у каждого пятого человека с сердечной недостаточностью, а у небольшого числа пациентов проявляются и более тяжелые симптомы. Наиболее распространена депрессия среди пациентов с достаточно тяжелыми симптомами сердечной недостаточности, у которых есть физические ограничения. Когда симптомы депрессии и сердечной недостаточности накладываются друг на друга, это часто затрудняет диагностику депрессии и в некоторых случаях может препятствовать выявлению заболевания. Депрессия может быть причиной некоторых серьезных симптомов, таких как низкая самооценка, чувство безнадежности, бессилия, трудности с концентрацией внимания, тревога, раздражительность, усталость и физические недомогания.
При депрессии может быть сложнее соблюдать рекомендованное лечение и заботиться о себе. Также тревога и депрессия могут снизить качество жизни и привести к усталости и ухудшению функционального состояния. В настоящее время не существует специальных лекарственных препаратов или психотерапии, которые были бы эффективны для пациентов с сердечной недостаточностью. Судя по всему, большинство антидепрессантов, таких как селективные ингибиторы обратного захвата серотонина (СИОЗС), безопасны для людей с сердечной недостаточностью. В то же время выявлено, что хорошие результаты у пациентов с сердечной недостаточностью показывает когнитивно-поведенческая терапия, которая представляет собой психосоциальную интервенцию, направленную на улучшение психического здоровья и содействие в разработке личных стратегий преодоления трудностей.
Наличие диагноза «сердечная недостаточность» часто означает необходимость внесения существенных изменений в повседневную жизнь и деятельность. Адаптироваться к этим изменениям может быть сложно. Иногда при этом возникают такие эмоциональные состояния, как тревога, стресс и депрессия. Ниже приведено несколько примеров различных ситуаций, которые могут вызывать эмоциональные реакции у пациентов с сердечной недостаточностью:
- Беспокойство из-за того, что неожиданно случится что-то серьезное
- Чувство потери контроля над тем, как будет развиваться заболевание сердца
- Напряженность и трудности с расслаблением
- Грусть, вызванная возникновением заболевания сердца и связанных с ним ограничений физических возможностей
Все эти эмоции естественны, и вы не единственный, кто их переживает. Некоторые пациенты чувствуют неприязнь и гнев из-за того, что испытывают эти сложные переживания. Это может еще больше усилить их эмоции. Принять эмоции вместо того, чтобы пытаться подавить их, может быть трудно. Но это необходимый первый шаг на пути к тому, чтобы помочь себе справляться с переживаниями.
- Тревога
У людей, страдающих сердечной недостаточностью, тревога часто остается незамеченной. Тревога представляет собой форму страха. Ее задача состоит в том, чтобы мы узнали об опасности и приготовились к поиску защиты. Это называется реакцией «бей или беги». Ее невозможно контролировать по собственной воле. В ситуациях, когда у страха есть очевидная причина (например, при страхе высоты), легко избежать того, что вызывает страх. При отсутствии легко определяемых причин, которые можно устранить или которых можно избежать, как в случае наличия хронической сердечной недостаточности, справляться становится сложнее.
Распространенными симптомами тревоги являются затруднение дыхания, головокружение, тошнота, расстройство желудка, ощущение кома в желудке или тяжести в груди. Можно почувствовать, что сердце бьется быстрее, чем обычно, ощутить потливость, холодок внутри, сухость во рту, желание помочиться, а также покалывание или онемение в руках или ногах.
Вы можете заметить, что некоторые признаки депрессии и тревоги, такие как усталость и одышка, очень похожи на симптомы сердечной недостаточности. Один из способов отличить симптомы депрессии, тревоги и сердечной недостаточности друг от друга — обратить внимание на то, возникают ли они при физических нагрузках. Симптомы сердечной недостаточности обычно усиливаются при физических нагрузках и уменьшаются в состоянии покоя, в то время как симптомы депрессии и тревоги могут возникать независимо от того, двигаетесь вы или нет, и даже могут снижаться после физических нагрузок. Симптомы психического расстройства важно обсудить с лечащим врачом или кардиологической медсестрой.
КАК РАБОТАЕТ ЗДОРОВОЕ СЕРДЦЕ?
Сердце — это мышечный насос, который перекачивает кровь по сосудам. Кровь доставляет кислород и питательные вещества во все части организма, а также транспортирует продукты обмена, подлежащие «утилизации», в некоторые органы (в первую очередь легкие и почки).
Сердце состоит из двух насосов, работающих совместно. Кровь, поступающая из органов и тканей, входит в правую часть сердца, которая затем перекачивает ее в легкие. В легких кровь очищается от углекислого газа и насыщается кислородом.
Кровь из легких, насыщенная кислородом, поступает в левую часть сердца, которая перекачивает ее во все части тела, в том числе и в ткань самой сердечной мышцы.
Благодаря этому процессу организму всегда хватает кислорода и питательных веществ для эффективной работы. Щелкните здесь, чтобы получить более подробное объяснение работы сердца.
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
У каждого пациента сердечная недостаточность имеет свои особенности. При этом состоянии возникают самые разнообразные симптомы и затрагиваются различные отделы сердца. По этой причине врач может использовать разные термины, описывая вашу сердечную недостаточность. Крайне важно определить тип и причину сердечной недостаточности, поскольку лечение предопределяется именно ими. Постановка точного диагноза может быть затруднительной ввиду схожести симптомов. Например, все разновидности сердечной недостаточности вызывают одышку, повышенную утомляемость и некоторый застой жидкости в легких (чаще всего) и в других органах: печени, кишечнике, почках и нижних конечностях.
- Острая сердечная недостаточность развивается быстро и сразу проявляется тяжелыми симптомами. Острая сердечная недостаточность возникает в результате сердечного приступа, который привел к повреждению какой-либо области сердца, либо в ответ на остро возникшую неспособность организма компенсировать хроническую недостаточность (это происходит чаще). Острая сердечная недостаточность на начальных стадиях может протекать тяжело, но она непродолжительна, и скоро наступает улучшение. Обычно в этой ситуации необходимо срочное лечение и инъекционное (внутривенное) введение медикаментов.
- Хроническая сердечная недостаточность встречается чаще, ее симптомы проявляются медленно, их тяжесть нарастает постепенно.
Когда некоторые симптомы, например, одышка, у пациента с хронической сердечной недостаточностью ухудшаются в очень короткий срок, это называется эпизод острой декомпенсации. Такие эпизоды зачастую требуют лечения в больнице, поэтому их следует избегать. На сайте Heartfailurematters.org содержатся полезные сведения, которые помогут вам избежать госпитализации.
Следует обратить внимание, что сердечная недостаточность может быть обусловлена или усугублена нерегулярным сердечным ритмом или учащенным сердцебиением, поскольку это препятствует правильному заполнению желудочков кровью. Важно выявлять такие инициирующие факторы для их устранения и предотвращения в будущем.
- Левосторонняя сердечная недостаточность означает сниженную способность левой камеры сердца перекачивать кровь через все тело, что означает, что ей приходится работать с большим усилием, чтобы подать такое же количество крови.
Существует два вида левосторонней сердечной недостаточности:
1. Систолическая недостаточность, при которой левой камере сердца недостает силы, чтобы вбрасывать достаточно крови в кровоток.
2. Диастолическая недостаточность, при которой левая камера не может полностью расслабиться ввиду того, что мышцы становится жестче, а наполнение кровью не происходит оптимальным образом.
Термин «фракция выброса» обозначает силу и способность выталкивания крови с каждым сокращением. Его можно измерять несколькими методами, но самым точным из них считается эхокардиография. Если показатель снижен, зачастую это заболевание называется СНсФВ — сердечная недостаточность со сниженной фракцией выброса. В том случае, когда основная проблема заключается в патологическом расслаблении в диастолической фазе, из которого вытекает нарушение процесса заполнения камер, к нему применяют термин СнсФВ — сердечная недостаточность с сохраненной фракцией выброса. Эти два явления обычно протекают одновременно: как в фазе выталкивания, так и в фазе наполнения.
При правосердечной сердечной недостаточности нарушается работа правой камеры, или желудочка, выталкивающей кровь в легкие. Это может происходить по причине повреждения сердечной мышцы, например, вследствие инфаркта миокарда в правом желудочке, повреждения клапанов с правой стороны или повышенного давления в легких.
Тем не менее, недостаточность может затрагивать обе половины сердца — в таком случае речь идет о бивентрикулярной сердечной недостаточности.
СТАНДАРТНЫЕ ИССЛЕДОВАНИЯ ДЛЯ ВЫЯВЛЕНИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Если вы подозреваете у себя симптомы сердечной недостаточности, нужно поговорить с врачом (в первую очередь с вашим лечащим врачом-терапевтом).
Врач проведет тщательный осмотр, спросит о симптомах болезни, анамнезе и образе жизни. Крайне важно отвечать на все вопросы максимально честно и подробно. Только в этом случае врач сможет поставить точный диагноз и разработать план лечения.
Если врач заподозрит у вас сердечную недостаточность, вероятно, придется пройти некоторые исследования. Эти исследования покажут, хорошо ли работает ваше сердце. Если обнаружится проблема, исследования покажут, в чем ее причина.
В этом разделе описаны исследования, которые может назначить вам лечащий врач (также приведены примеры результатов исследований). Чтобы получить дополнительные сведения, нажмите название исследования.
Основные исследования:
- Сбор анамнеза и врачебный осмотр
- Электрокардиограмма (ЭКГ)
- Анализы крови
- Рентгенография органов грудной клетки
- Эхо-КГ
Дополнительные исследования помогают обнаружить сердечную недостаточность и определить ее причину.
Перечислим их:
- Функциональные легочные тесты
- Нагрузочная проба
- Магнитно-резонансная томография сердца (МРТ)
- Катетеризация сердца и ангиография
- Радиоизотопные исследования
- Многослойная компьютерная томография (МСКТ)
Симптомы каждого пациента индивидуальны, в зависимости от них вам могут быть назначены несколько из перечисленных выше исследований (но не все сразу). Все вопросы, касающиеся исследований, нужно обсудить с лечащим врачом.
ЧТО ТАКОЕ ФРАКЦИЯ ВЫБРОСА? (СНнФВ И СНсФВ)
Причиной сердечной недостаточности обычно становится недостаточная интенсивность перекачивания крови сердцем. Во время физических нагрузок частота сердечных сокращений и количество крови, перекачиваемой с каждым ударом сердца, должны увеличиваться в соответствии с потребностями работающих мышц. Когда поступающей крови недостаточно для удовлетворения потребностей организма, способность переносить физическую нагрузку снижается, появляется одышка. Фракция выброса (ФВ) — это процентная доля крови в главной насосной камере, выбрасываемая с каждым ударом сердца. Показатель ФВ можно легко оценить при помощи эхокардиографии. При уменьшении ФВ из-за повреждения сердечной мышцы, например после инфаркта миокарда, сокращения сердечной мышцы становятся слабее, и интенсивность перекачивания крови снижается. Из-за того, что сердце не может выкачать кровь как следует, недостаточное опорожнение левого желудочка, являющегося главной насосной камерой, также приводит к скоплению (застою) жидкости в легких и одышке.
Существуют и другие причины снижения/нарушения функции сердца, например нарушение расслабления желудочка (даже если ФВ в норме).
Симптомы и признаки сердечной недостаточности, обусловленной снижением ФВ, обозначаются как СНнФВ, или сердечная недостаточность с низкой ФВ. При этом, когда у пациента наблюдаются симптомы и признаки, соответствующие СНнФВ, но у него нормальная ФВ, для описания такого состояния применяется обозначение СНсФВ (сердечная недостаточность с сохраненной фракцией выброса).
В случае возникновения симптомов и признаков сердечной недостаточности при сохраненной ФВ применяется обозначение СНсФВ, или сердечная недостаточность с сохраненной ФВ. Нормальная ФВ обычно составляет около 70 %. ФВ на уровне менее 40 % считается сниженной (СНнФВ), на уровне более 40 % — сохраненной ФВ (СНсФВ). У многих пациентов ФВ составляет 40–49 %, что считается незначительным снижением. В последнее время такое умеренное снижение ФВ получило название СНпФВ, или сердечная недостаточность с промежуточной ФВ.
ПОЧЕМУ ПОНЯТИЕ «ФРАКЦИЯ ВЫБРОСА» ТАК ВАЖНО?
В последние десятилетия оценка ФВ применялась в исследованиях лекарственных препаратов, при этом основное внимание было сосредоточено на пациентах с СНсФВ. Только недавно мы поняли, с какой частотой встречаются симптомы сердечной недостаточности, вызванные нарушением релаксации сердечной мышцы (СНсФВ), а не снижением сокращения (СНнФВ). Этим разным категориям пациентов обычно требуется лечение разными препаратами. Поскольку большая часть исследований методов лечения проводилась при участии пациентов с СНнФВ, наиболее убедительные доказательства эффективности лечения демонстрируют именно такие пациенты, и поэтому рекомендации по лечению надежнее всего работают у пациентов с СНнФВ. Однако в последнее время наблюдается большой интерес к исследованию наиболее эффективной терапии пациентов с СНсФВ. В настоящее время лечение строится на устранении симптомов, проявляющихся у конкретного пациента.
Такое однократное и простое измерение ФВ методом эхокардиографии представляет собой полезный инструмент для врачей, разрабатывающих индивидуальный план лечения пациентов с сердечной недостаточностью.
ЧТО ПРОИСХОДИТ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ?
При сердечной недостаточности сердце испытывает трудности при перекачивании крови по организму. Это может произойти по разным причинам. Чаще всего к недостаточности приводит повреждение миокарда (вызванное, например, ишемической болезнью или инфарктом) либо чрезмерная нагрузка на сердце, которая вызвана повышенным артериальным давлением.
Повреждение и чрезмерная нагрузка могут негативно повлиять на процессы сжатия (сокращения) сердца, наполнения (расслабления) или на обе эти функции.
Если сердце не сокращается должным образом, оно не способно вытолкнуть из желудочков достаточный объем крови. Если сердце не может полностью освободиться от объема крови и расслабиться, в следующий раз в него поступает меньший объем крови. Соответственно, и выталкивается тоже недостаточный объем.
Вот два основных последствия сердечной недостаточности: во-первых, организм не получает достаточно крови, что может привести к общей усталости; во-вторых, поток крови задерживается на входе в сердце. Это приводит к «подтеканию» жидкости из кровеносных сосудов в окружающие ткани, что выражается в накоплении жидкости (обычно в ногах и брюшной полости), а также в застое жидкости в легких.
Сначала организм адаптируется и старается компенсировать ослабленную сердечную функцию. Однако компенсаторные механизмы действуют ограниченное время. На самом деле в долгосрочной перспективе эта адаптация дополнительно ослабляет сердце.
КАК БОЛЕЗНЬ ИЗМЕНЯЕТСЯ СО ВРЕМЕНЕМ?
Сердечная недостаточность — хроническое состояние, которое имеет тенденцию со временем ухудшаться. Иногда она может сократить продолжительность жизни.
Прогрессирование сердечной недостаточности непредсказуемо и происходит индивидуально у каждого человека. Во многих случаях симптомы остаются на стабильном уровне некоторое время (месяцы или годы) до наступления ухудшения. В некоторых случаях тяжесть и симптомы заболевания ухудшаются постепенно. Или же они могут быстро прогрессировать, что может являться, например, последствием нового инфаркта миокарда, нарушения сердечного ритма или заболевания легких. Такие острые состояния обычно поддаются лечению.
Главное, что вы должны понять, — это то, что тщательное управление течением вашего заболевания может как облегчить симптомы, так и улучшить прогноз и продлить жизнь. Ваш врач и другие члены вашей врачебной команды будут работать с вами для обеспечения эффективного лечения заболевания, совмещая медицинские методы лечения с изменениями в вашем образе жизни.
ИНСТРУМЕНТЫ, ИСПОЛЬЗУЕМЫЕ ДЛЯ ОЦЕНКИ КАЧЕСТВА ЖИЗНИ
Сердечная недостаточность может влиять на пациентов по-разному. Только вам (и, возможно, вашей семье) известно истинное положение дел, но медицинским работникам важно подробнее узнать об этом. Они зададут вам общие вопросы (например, «Как вы себя чувствуете?» или «Как ваши дела?»), и ваши ответы могут быть очень полезны. При этом, если специалистам потребуется более подробная информация, вас могут попросить заполнить опросник.
Ваши ответы на вопросы помогут врачу или медсестре лучше понять, как сердечная недостаточность влияет на вас и ваш образ жизни. Также это поможет им следить за развитием событий.
Важно честно отвечать на вопросы. Именно ваше мнение имеет значение. Вы не должны давать ответы, которые, как вам кажется, медицинские работники хотели бы услышать, или говорить то, что думают о вашем здоровье члены семьи или друзья.
Для оценки качества жизни могут использоваться различные опросники. Некоторые из них имеют очень общий характер, но медицинских работников, вероятно, будет больше интересовать ваша сердечная недостаточность и ее влияние на вашу повседневную жизнь. Скорее всего, они воспользуются опросником, который называется «Канзасский опросник». Так он называется потому, что его разработали исследователи из города Канзас-Сити. В настоящее время он используется на разных языках по всему миру. Опросник содержит 23 вопроса о наличии у вас таких симптомов, как одышка, усталость (утомляемость) или отеки лодыжек, а также о том, как эти симптомы влияли на вас и ваш образ жизни в течение последних 2 недель. Также в опроснике есть вопросы о том, как эти симптомы ограничивают вашу способность жить полноценной жизнью, чувствуете ли вы уныние или подавленность.
Есть и другие опросники, которые вам могут предложить заполнить, например опросники, посвященные заботе о себе, депрессивным переживаниям или повседневной деятельности.
Если вы участвуете в клиническом исследовании, то во время каждого посещения обычно предлагают заполнить опросник о качестве жизни. Также его могут отправить вам обычной или электронной почтой либо в виде ссылки на сайт. Результаты могут использоваться для оценки влияния исследуемого вмешательства на различные аспекты качества жизни пациентов. Если вы не участвуете в клиническом исследовании, группа ваших лечащих специалистов также может периодически использовать этот опросник. Ваши ответы помогут им лучше заботиться о вас. Если после заполнения опросника у вас появились вопросы к специалистам, обязательно задайте их!
МИФЫ И ФАКТЫ О СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
«Сердечная недостаточность» означает, что ваше сердце перестало биться.
МИФ. «Сердечная недостаточность» не означает, что ваше сердце перестало биться. Сердечная недостаточность случается, когда ваша сердечная мышца или клапаны повреждены, и поэтому ваше сердце неспособно перекачивать кровь по вашему телу так, как должно.
Сердечная недостаточность — серьезное заболевание.
ФАКТ. Сердечная недостаточность — очень серьезное заболевание, которое может сократить срок вашей жизни. Тем не менее, сотрудничая с вашим врачом и медицинской сестрой, вы сможете получить эффективное лечение и совершить перемены в образе жизни, которые облегчат имеющиеся у вас симптомы и продлят вашу жизнь.
Сердечная недостаточность широко распространена.
ФАКТ. В настоящее время оценивается, что от 1% до 2% взрослого населения развитых стран страдает сердечной недостаточностью. Среди людей в возрасте старше 70 лет этот показатель увеличивается до ≥10%.
Сердечная недостаточность неизлечима.
МИФ. Доступно множество методов лечения сердечной недостаточности, которые с высокой эффективностью уменьшают выраженность симптоматики и задерживают прогрессирование заболевания. Варианты вашего лечения нужно обсудить с врачом.
При наличии сердечной недостаточности не следует выполнять физические упражнения.
МИФ. Выполнять физические упражнения крайне важно для людей с сердечной недостаточностью. Однако не менее важно не переусердствовать. Правильное количество упражнений может помочь улучшить кровоток и облегчить некоторые симптомы.
Сердечная недостаточность — нормальное следствие старения.
МИФ. Сердечная недостаточность может развиться у людей любого возраста. Несмотря на то, что многие люди с сердечной недостаточностью — пожилые, сердечная недостаточность не является неотъемлемой частью процесса старения. Это серьезное сердечно-сосудистое заболевание, которое можно предотвратить и значительно и облегчить его течение с помощью доступных методов лечения.
РАСПРОСТРАНЕННЫЕ ЗАБОЛЕВАНИЯ СЕРДЦА
Пациенты и лица, осуществляющие уход за ними, говорят, что им важно знать причины своей сердечной недостаточности, потому что это позволяет им понять , что привело к развитию заболевания. Сердечная недостаточность может быть вызвана текущими или прошлыми заболеваниями, которые повреждают сердце или увеличивают нагрузку на него. Если у вас есть (или было) несколько таких заболеваний, риск развития сердечной недостаточности значительно возрастает. Ваш врач скорее всего сможет объяснить вам, что явилось причиной развития сердечной недостаточности.
В этом разделе перечислены различные заболевания, которые могут вызвать или спровоцировать сердечную недостаточность, с пояснениями о том, что представляет собой каждое заболевание и как оно может вызвать сердечную недостаточность. Чтобы узнать больше, нажмите на соответствующее заболевание ниже.
К числу наиболее распространенных причин сердечной недостаточности относятся следующие:
- Ишемическая болезнь сердца
- Сердечные приступы в прошлом
- Высокое кровяное давление
- Порок клапана сердца
- Нарушение сердечного ритма / фибрилляция предсердий
- Заболевания сердечной мышцы (кардиомиопатия и воспаление)
- Врожденные пороки сердца
ЧТО МОГУТ СДЕЛАТЬ ВРАЧ ИЛИ МЕДСЕСТРА?
Как только вам поставили диагноз сердечной недостаточности, ваш врач и медицинская сестра объяснят вам, что такое сердечная недостаточность и обсудят с вами различные способы контроля заболевания. Сердечная недостаточность — серьезное заболевание. Тем не менее, соблюдая рекомендации врача и изменив некоторые привычки, вы сможете почувствовать себя лучше и вести более активный образ жизни. Кроме того, ваш врач обсудит, какие виды лечения являются наиболее подходящими для вас. Однако помните: вам важно понимать, что из себя представляют различные виды лечения. Таким образом, вы будете знать, как они работают и какие у них могут быть побочные эффекты.
Этот раздел поможет вам разобраться в различных видах лечения и в работе служб, которые могут помочь вам держать вашу сердечную недостаточность под контролем и облегчить ваше состояние.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Обязательно обсуждайте с лечащим врачом любые проблемы или опасения, связанные с препаратами для лечения сердечной недостаточности, которые вы принимаете, — это очень важно. Скорее всего, вам придется принимать лекарства для лечения сердечной недостаточности в течение всей оставшейся жизни.
Есть много препаратов, которые можно принимать. Они могут помочь контролировать симптомы и улучшать качество жизни. У некоторых из них есть побочные эффекты, но преимущества обычно сильно перевешивают проблемы. Если вам трудно принимать один из лекарственных препаратов из-за побочных эффектов, важно проконсультироваться с лечащим врачом, который может вам помочь. Не прекращайте принимать препараты и не изменяйте их дозировки. Возможно, лечащий врач сможет вместе с вами найти дозировку или вариант, которые подойдут вам больше.
При этом важно отметить, что первоначальные побочные эффекты препаратов для лечения сердечной недостаточности очень распространены, но через некоторое время исчезают. Поэтому жизненно важно продолжать принимать их с помощью лечащего врача или медсестры. Не все лекарственные препараты обязательно нужны каждому больному с сердечной недостаточностью. Выбор подходящих вам препаратов будет зависеть от симптомов, общего состояния здоровья и образа жизни. Лечащий врач учтет и другие нарушения состояния вашего здоровья, которые могут отразиться на лечении.
Очень важно принимать лекарства строго в соответствии с указаниями врача, поскольку это гарантирует эффективность лекарственного препарата. Для максимальной эффективности некоторые препараты необходимо принимать в оптимальной дозировке. Это, как правило, означает, что дозировка таблеток должна со временем увеличиваться. Этот процесс называется повышением дозировки, что означает постепенное увеличение дозировки лекарственного препарата. В периоды изменения лекарственного лечения может понадобиться более тщательный мониторинг результатов измерений артериального давления, частоты сердечных сокращений и анализов крови. По этому поводу вас смогут проконсультировать лечащий врач или медсестра. Скорее всего, вам будет нужно принимать несколько лекарственных препаратов одновременно. Отслеживать их прием можно с помощью записей или графика.
СПИСОК ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
- Диуретики
- Ингибиторы АПФ (ангиотензинпревращающего фермента)
- БРА (блокаторы рецепторов ангиотензина II)
- АРНИ (ингибиторы ангиотензиновых рецепторов и неприлизина)
- Бета-блокаторы
- Антагонисты альдостероновых рецепторов
- Ингибиторы НГЛТ-2 (натрий-глюкозного котранспортера 2-го типа)
- Ингибиторы синусового узла
- Внутривенное железо
- Стимуляторы рГЦ
- Нитропрепараты/вазодилататоры
- Сердечные гликозиды
- Антикоагулянты, включая новые пероральные антикоагулянты (НОАК)
- Ингибиторы тромбоцитов
- Статины
ИМПЛАНТИРУЕМЫЕ УСТРОЙСТВА
Если у вас аритмия или электрические импульсы не проходят через сердце как следует, лечащий врач может решить, что вашему сердцу требуется дополнительная поддержка. Существует несколько высокотехнологичных медицинских приборов, которые помогут вашему сердцу, посылая безболезненные электрические сигналы, чтобы оно билось регулярно и/или лучше работало. Эти приборы не только облегчают симптомы, но, как показывает опыт, могут повысить шансы на выживание в долговременной перспективе.
Эти приборы постоянно совершенствуются: становятся меньше, эффективнее, батарей хватает на более долгий срок. Обычно эти приборы вводят под местной анестезией. Их помещают под ключицей, так что они совершенно не заметны. Большинство приборов требуют периодического (обычно раз в год) обслуживания на амбулаторной основе.
Некоторые из современных имплантируемых приборов не только генерируют электрические разряды, но и посылают медицинские данные непосредственно врачу для дистанционного контроля. Соединение устанавливается через обычную телефонную линию или через беспроводную сеть. С помощью этих данных лечащий врач наблюдает за вашим состоянием и может раньше заметить ухудшение.
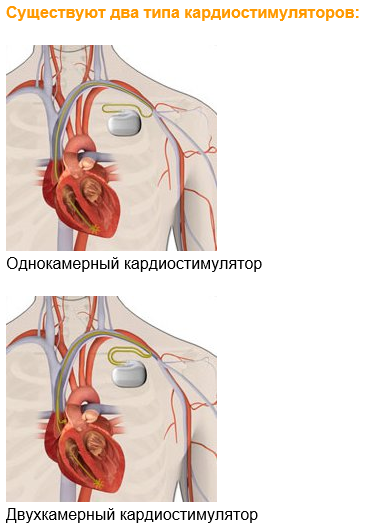
КАРДИОСТИМУЛЯТОРЫ
- Как работает прибор?
Кардиостимулятор наблюдает за частотой сердечных сокращений и только при необходимости посылает небольшие, безболезненные электрические разряды в правый желудочек сердца, чтобы стимулировать очередное сокращение. Кардиостимуляторы используются, если сердце бьется слишком медленно и на него не действуют лекарственные препараты.
Современные кардиостимуляторы — это небольшие металлические устройства размером с карманные часы. В них содержится компьютер, батарейка и от одного до трех электродов (проводов, покрытых оболочкой). Они не бросаются в глаза, и, за исключением шрама от операции, который вскоре заживет, так что вы вскоре перестанете замечать его.
- Куда и как устанавливается прибор?
Кардиостимулятор обычно имплантируется под местной анестезией. Он устанавливается под ключицей, а выходящие из него провода помещаются в сердце. Эта процедура обычно занимает 30–60 минут.
Электрод вводится в вену на плече или у основания шеи. Кардиолог вводит провод в нужную камеру сердца, проверяет его положение на экране рентгеновского аппарата и закрепляет провод стежком на плече. Затем провод подключается к кардиостимулятору, который помещается в небольшой «карман» — пространство между кожей и грудной мышцей. Затем врачи проверяют, сколько энергии нужно для стимуляции сердечного сокращения, и регулируют кардиостимулятор.
ПОСЛЕ ПРОЦЕДУРЫ
После установки кардиостимулятора вы, возможно, будете ощущать боль или неудобство, на месте установки кардиостимулятора может образоваться синяк, но все обычно проходит через несколько дней. Большинство людей встают с постели в тот же день и возобновляют нормальный образ жизни через неделю.
Для обслуживания кардиостимуляторов следует регулярно посещать клинику. Специалисты проверят работу вашего прибора и заряд батарей. В зависимости от имплантированного устройства, вам могут предложить телемониторинг для отслеживания работы устройства. Эта технология позволяет быстро выявить нарушение сердечного ритма и тип технической неисправности, а это только улучшит качество лечения и снизит частоту обращения в клинику.
Если батарея нуждается в замене, заменяют только устройство, но не электроды. Батареи обычно хватает на 6–10 лет. Потом ее нужно заменять.
Перед любыми медицинскими процедурами сообщайте врачам (в том числе стоматологам), что у вас установлен кардиостимулятор. Большинство медицинских и стоматологических процедур не влияют на работу устройства, но некоторые требуют принятия мер предосторожности, чтобы исключить помехи.
Иногда из-за кардиостимуляторов срабатывают металлодетекторы, которыми пользуются в аэропортах, но это редко влияет на работу кардиостимулятора. Если у вас вживлен кардиостимулятор, всегда предупреждайте об этом сотрудников аэропорта.
ИМПЛАНТИРУЕМЫЕ КАРДИОВЕРТЕРЫ-ДЕФИБРИЛЛЯТОРЫ (ИКД)
- Как работает прибор?
Имплантируемый кардиовертер-дефибриллятор (ИКД) — это прибор типа кардиостимулятора, постоянно наблюдающий за ритмом сокращений вашего сердца. Если прибор обнаруживает не слишком серьезное нарушение ритма, он генерирует серию безболезненных электрических импульсов для коррекции ритма. Если это не помогает или нарушение ритма достаточно серьезное, прибор ИКД генерирует небольшой электрический удар, называемый кардиоверсией . Если это не помогает или нарушение ритма очень серьезное, прибор ИКД генерирует еще более сильный электрический удар, называемый дефибрилляцией. Приборы ИКД обычно применяются для пациентов с высоким риском серьезных нарушений ритма желудочков (нижних камер) сердца — главной причины внезапной остановки сердца. Доказано, что эти приборы продлевают продолжительность жизни определенным группам пациентов с сердечной недостаточностью. Врачи часто используют оба метода, ИКД и КРСУ (CRT), в одном и том же устройстве. Такой прибор называется КРСУ-D (CRT-D).
- Куда и как устанавливается прибор?
Прибор ИКД обычно имплантируется под местной анестезией. Он устанавливается под ключицей, а выходящие из него электроды (провода, покрытые оболочкой) помещаются в сердце. Эта процедура обычно занимает 1–2 часа.
Электроды вводятся в вену на плече или у основания шеи. Кардиолог вводит провод в нужную камеру сердца, проверяет его положение на экране рентгеновского аппарата и закрепляет провод стежком на плече. Затем провод подключается к кардиостимулятору, который помещается в небольшой «карман», пространство между кожей и грудной мышцей. Врачи проверяют работу прибора, а затем зашивают разрез.
ПОСЛЕ ПРОЦЕДУРЫ
После установки прибора вы, возможно, будете ощущать боль или неудобство, на месте установки прибора может образоваться синяк, но все обычно проходит через несколько дней. Большинство людей встают с постели в тот же день и возобновляют нормальный образ жизни не позже чем через 2–4 недели.
Следует регулярно посещать клинику, где специалисты проверят работу вашего прибора ИКД и заряд батарей. В зависимости от имплантированного устройства может быть предложен телемониторинг (дистанционный мониторинг) для вашего устройства, позволяющий быстро выявлять нарушения сердечного ритма и технические неисправности, а также улучшить оказание медицинской помощи и сократить необходимость в посещении клиники из-за устройства.
Если батарея нуждается в замене, заменяют только устройство, но не электроды. Батареи обычно хватает на 5–7 лет. Потом ее нужно заменять. {.
Существуют два типа приборов:
- Однокамерный прибор ИКД
- Двухкамерный прибор ИКД
СЕРДЕЧНАЯ РЕСИНХРОНИЗИРУЮЩАЯ ТЕРАПИЯ (СРТ)
- Что при этом происходит?
Кардиоресинхронизирующее устройство (КРСУ), иногда называемое бивентрикулярным (двухжелудочковым) кардиостимулятором, помогает, если электрические импульсы, управляющие сокращением и расслаблением сердечной мышцы, проходят через сердце недостаточно быстро или неравномерно. При этом левый желудочек сокращается не одновременно с правым, а на долю секунды позже. Часто бывает так, что отдельные секции левого желудочка сокращаются с запозданием. Прибор может ускорить сокращение и обеспечить его равномерность. Недостаток координации мешает сердцу эффективно перекачивать кровь. Врач будет искать признаки плохой координации сердечной мышцы с помощью электрокардиограммы или эхокардиографии (ультразвукового исследования).
Прибор КРСУ не только выполняет функции кардиостимулятора, но и заново координирует (ресинхронизирует) сокращения обоих желудочков, так как стимулирует их одновременно и целенаправленно улучшает сокращение левого желудочка. Это повышает общую эффективность работы сердца. Таким образом, прибор КРСУ отличается от обычного кардиостимулятора, который стимулирует только правый желудочек и регулирует только частоту сердечных сокращений. Эти приборы не только облегчают симптомы сердечной недостаточности, но, как показывает опыт, могут удлинить срок жизни пациента. Врачи часто используют оба метода, КРСУ и ICD, в одном и том же устройстве. Такой прибор называется КРСУ-D.
- Куда и как устанавливается прибор?
Как и обычные кардиостимуляторы, прибор КРСУ размером примерно с карманные часы. Прибор КРСУ обычно имплантируется под местной анестезией. Он устанавливается под ключицей, а выходящие из него провода помещаются в сердце. Эта процедура обычно занимает 1–2 часа.
Электрод вводится в вену на плече или у основания шеи. Кардиолог вводит провод в нужную камеру сердца, проверяет его положение на экране рентгеновского аппарата и закрепляет провод стежком на плече. Затем провод подключается к кардиостимулятору, который помещается в небольшой «карман», пространство между кожей и грудной мышцей. Затем врачи проверяют, сколько энергии нужно для стимуляции сердечного сокращения, и регулируют кардиостимулятор.
ПОСЛЕ ПРОЦЕДУРЫ
После установки прибора вы, возможно, будете ощущать боль или неудобство, на месте установки прибора может образоваться синяк, но все обычно проходит через несколько дней. Большинство людей встают с постели в тот же день и возобновляют нормальный образ жизни не позже чем через 2–4 недели.
Следует регулярно посещать кардиологическую клинику, где специалисты проверят работу вашего прибора и заряд батарей. В зависимости от имплантированного устройства, вам могут предложить телемониторинг для отслеживания работы устройства. Эта технология позволяет быстро выявить нарушение сердечного ритма и тип технической неисправности, а это только улучшит качество лечения и снизит частоту обращения в клинику.
Если батарея нуждается в замене, заменяют только устройство, но не электроды. Батареи обычно хватает на 5–7 лет. Потом ее нужно заменять.
Перед любыми медицинскими процедурами сообщайте врачам (в том числе стоматологам), что у вас установлен прибор (КРСУ). Большинство медицинских и стоматологических процедур не влияют на работу устройства, но некоторые требуют принятия мер предосторожности, чтобы исключить воздействие.
Иногда из-за КРСУ срабатывают металлодетекторы, которыми пользуются в аэропортах, но это редко влияет на работу прибора. Если у вас вживлен прибор КРСУ, всегда предупреждайте об этом сотрудников аэропорта.
Существуют два типа КРСУ:
- КРСУ-P (CRT с функцией кардиостимулятора)
- КРСУ-D (CRT с функцией дефибриллятора)
ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО
Иногда необходима операция на сердце. Хирургическая операция обычно улучшает состояние больного с сердечной недостаточностью, но операции проводят только в случаях, когда предполагаемая польза перевешивает возможный риск.
С радикальным хирургическим вмешательством, таким как операция на сердце, всегда связан определенный риск. Хирургические операции, которые могут улучшить ваше состояние, включают в себя шунтирование коронарной артерии, протезирование сердечных клапанов и пересадку сердца. Эти операции в последнее время получили широкое распространение благодаря прогрессу в медицине.
ПЕРЕСАДКА СЕРДЦА
- Цель операции
При тяжелой сердечной недостаточности, когда все остальные способы лечения не приносят ожидаемого результата, но при этом ваше состояние относительно стабильно, вам может подойти операция по трансплантации сердца . К несчастью, доноров сердца крайне мало, так что вам, возможно, придется ждать подходящего сердца несколько месяцев или даже лет.
Пересадка может продлить жизнь и улучшить качество жизни (если традиционные методы лечения неэффективны). Решение о пересадке сердца — очень серьезный шаг. Каждый кандидат на пересадку проходит тщательное обследование.
- Как проходит операция?
Пересадка сердца — это сложная операция, занимающая от 4 до 10 часов. На время операции вас подключат к аппарату искусственного кровообращения (АИК), снабжающему кровью тело и мозг.
В это время хирурги вынут ваше старое сердце и подсоединят кровеносные сосуды к новому для восстановления кровотока. После операции за вами будут тщательно наблюдать, чтобы удостовериться, что организм не отторгает новое сердце. После пересадки придется постоянно принимать медикаменты, чтобы не произошла реакция отторжения донорского органа.
ЧТО ВЫ МОЖЕТЕ СДЕЛАТЬ, ЧТОБЫ ВЗЯТЬ ПОД КОНТРОЛЬ СЕРДЕЧНУЮ НЕДОСТАТОЧНОСТЬ?
На сегодняшний день наиболее эффективный подход, позволяющий взять под контроль заболевания сердца, состоит в сочетании медицинского лечения с изменением образа жизни и управлением своими эмоциями и привычками. Поэтому для вас так важно следовать всем советам врача и медсестры и делать все возможное, чтобы изменить образ жизни: это поможет вам снизить проявление симптомов сердечной недостаточности и не позволит заболеванию прогрессировать. Продуктивное общение с вашим врачом или медсестрой может упростить вам доступ к другим видам медицинского обслуживания и поможет справиться с сердечной недостаточностью.
Даже самые простые вещи (например, небольшая ежедневная прогулка, наблюдение за количеством соли в пище и регулярное взвешивание) могут чрезвычайно благотворно сказаться на проявлении симптомов, вашем общем самочувствии и, что немаловажно, непосредственно на качестве врачебного или сестринского контроля лечения с вашим участием. Осознание изменений в симптоматике — важная тема разговора с врачом.
КАК САМОСТОЯТЕЛЬНО ИЗМЕРИТЬ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И ЧАСТОТУ СЕРДЦЕБИЕНИЯ (ПУЛЬС)
Врач может посоветовать вам регулярно измерять артериальное давление и частоту сердцебиения (пульс) в домашних условиях (конечно, вы можете делать это и по собственной инициативе). В любом случае важно научиться проводить точные измерения.
- Почему?
Если вы будете следить за собственным артериальным давлением и пульсом, это создаст у вас ощущение, что ваше состояние здоровья у вас под контролем, и повысит доверие к проводимому лечению. Вы также сможете сообщить эту информацию врачу или медсестре. Благодаря такому наблюдению можно получить информацию, которая позволит сократить срок лечения.
Тем не менее, измерение давления в домашних условиях может вызвать у некоторых больных излишнее беспокойство по поводу своего состояния. Не идите на поводу у своего беспокойства — не замеряйте давление чаще, чем рекомендовал врач. Врач обсудит с вами уровень артериального давления и частоту пульса и скажет, какими они должны быть в результате лечения. Эти целевые показатели не означают, что все результаты измерений должны быть в указанных пределах. Однако если несколько результатов подряд выходят за пределы этого диапазона, следует записаться на прием к врачу или медсестре.
-Как измерять давление и пульс?
Как правило, тонометр необходимо приобрести за собственные деньги. Как вариант, вы можете позаимствовать его у кого-либо или арендовать.
Измерить пульс в домашних условиях очень просто. Для этого нужны только часы с секундной стрелкой или цифровой секундомер. Найдите тихий уголок, где вас не побеспокоят, сядьте, и не менее чем через десять минут (чтобы гарантировать, что показания пульса сняты в состоянии покоя) посчитайте пульс, несильно прижав два пальца к внутренней стороне запястья, под большим пальцем. Считайте удары в течение 30 секунд. Он обычно составляет от 60 до 100 ударов в минуту.
ИЗМЕНЕНИЕ ОБРАЗА ЖИЗНИ
Сердечная недостаточность — это хроническое заболевание. Это значит, что оно требует долговременного лечения. Вы можете многое сделать сами, чтобы взять под контроль сердечную недостаточность, а также любые другие болезни.
Помимо лечения сердечной недостаточности, рекомендованного врачом или медсестрой, вам, возможно, придется изменить другие аспекты своей жизни, такие как питание, физические нагрузки, курение и употребление спиртных напитков. При лечении сердечной недостаточности успешное изменение образа жизни не менее важно, чем медицинские процедуры. Проще говоря, пациенты, которым удается соответствующим образом изменить свои привычки, имеют намного более высокие шансы на более высокое качество и большую продолжительность жизни, чем те, кто этого не делает.
ИЗМЕНЕНИЯ В ПИТАНИИ
Возможно, вы считаете, что питаетесь достаточно здоровой пищей. Однако, возможно, вам придется снизить потребление некоторых составляющих: соли, жира, алкоголя. Врач может направить вас к диетологу, который совместно с вами выработает индивидуальный режим питания. Это улучшит ваше самочувствие и поможет взять сердечную недостаточность под контроль.
ИЗМЕНЕНИЯ В ПИТАНИИ: КАК ПОДДЕРЖИВАТЬ ЗДОРОВЫЙ ВЕС ТЕЛА
С сердечной недостаточностью часто связаны резкие изменения веса тела. Эти скачки веса могут указывать на изменения в состоянии здоровья, поэтому за ними нужно внимательно следить.
- Потеря веса
Если вы за короткое время сильно потеряли в весе, не предпринимая для этого никаких усилий, это может быть очень плохим симптомом. Это может означать, что вы потребляете недостаточно калорий или что сердечная недостаточность или отсутствие физической активности вызывают потерю мышечной массы. Это может также означать, что вы принимаете слишком много мочегонных средств. Всегда сообщайте о неожиданной потере веса врачу или медсестре. Потеря мышечной массы может пройти незамеченной при задержке жидкости в организме, так как общий вес тела может оставаться примерно тем же.
Однако если вы теряете вес и вам не удается набрать его вновь, ваш врач или диетолог может порекомендовать более калорийную, высокобелковую диету или специальное лечебное питание. Возможно, вам также поможет, если вы уменьшите порции и будете есть чаще.
- Набор веса
Внезапный набор веса может объясняться задержкой жидкости или перееданием.
Набор веса, вызванный задержкой жидкости, может увеличить нагрузку на сердце, так как сердцу приходится совершать дополнительную работу по перекачке лишней жидкости, находящейся в крови. Обычно при задержке жидкости люди очень быстро набирают вес. Обсудите эту проблему с врачом или медсестрой, так как это может привести к ухудшению вашего состояния.
Набор веса, вызванный перееданием, тоже означает дополнительную нагрузку на сердце, так как телу приходится снабжать кислородом большее количество тканей. Это значит, что при выполнении тех же ежедневных действий сердце вынуждено совершать более тяжелую работу. Набор веса, вызванный перееданием, обычно происходит медленнее. Однако такой набор веса тоже может усилить проявление симптомов заболевания и ухудшить состояние вашего здоровья. Обсудите свое питание с медсестрой или диетологом, чтобы узнать, какая диета благоприятна для сердца и какими способами вы можете сбросить вес, если ваш врач сочтет это необходимым.
- Наюлюдение за весом тела
Чтобы следить за весом тела, взвешивайтесь ежедневно (лучше в одно и то же время, например, утром, в пижаме, после первого похода в туалет). Тогда ваш врач сразу заметит изменения веса. Возможно, вам придется изменить дозировку диуретиков
ИЗМЕНЕНИЯ В ПИТАНИИ: СОЛЬ
Снижение потребления соли может быть важно для больных сердечной недостаточностью. Соль нужна телу, но в очень небольших количествах. Следует учесть, что в большинстве продуктов питания уже содержится соль.
- Почему?
Из-за сердечной недостаточности организм плохо выводит лишнюю соль и воду, поэтому в теле задерживается жидкость. Лишняя жидкость вызывает отек лодыжек, ступней, желудка, а также набор веса. Кроме того, эта жидкость может вызвать застой в легких, отчего у вас начнется одышка. Нагрузка на сердце возрастает, так как лишняя жидкость увеличивает объем крови, которую сердцу приходится перекачивать по телу.
Кроме того, от соленой еды хочется пить. Наевшись соленого, вы захотите выпить больше жидкости.
- Как?
Старайтесь есть больше фруктов и овощей (по возможности, свежих), заменяйте мясо другими продуктами (например, соевым белком), ешьте продукты, не обработанные заводским способом, полиненасыщенные жиры (например, оливковое масло), каши, рыбу.
Чтобы еда была ароматнее, попробуйте добавлять в нее пряную зелень, специи и фруктовые соки (сок лимона, лайма).
Не держите на столе солонку, чтобы не возникало соблазна посолить пищу.
Избегайте готовых продуктов, которые обычно содержат много соли: полуфабрикатов, консервированных овощей, сыров, мясных продуктов (копченостей, колбас, ветчины), сухих завтраков, хлеба, продуктов переработки помидоров (таких как кетчуп, томатный сок и т. п.), различных соусов (таких, как соевый, вустерширский).
Всегда смотрите, что написано на этикетках даже таких продуктов, в которых соль, по общему мнению, не содержится, к примеру, газированных напитков и мороженого.
Всегда смотрите на этикетки продуктов, чтобы узнать содержание соли.
Если едите вне дома, также обращайте внимание на выбор блюд.
Возможно, снижение потребления соли благотворно скажется на состоянии вашего здоровья, даже если у вас нет отеков или вы принимаете диуретики. Это также способствует эффективности вашего лечения. Доказано, что низкосолевая диета играет важную роль в предотвращении сердечных болезней. Может оказаться, что ваши родные и друзья, с которыми вы вместе садитесь за стол или ходите за продуктами, также выиграют оттого, что станут потреблять меньше соли.
ИЗМЕНЕНИЯ В ПИТАНИИ: ЖИДКОСТЬ
Контроль за объемом потребляемой жидкости может быть важным для некоторых пациентов с сердечной недостаточностью.
- Почему важно контролировать количество жидкости?
В результате задержки соли и воды в организме количество жидкости в крови увеличивается. Нагрузка на сердце возрастает, так как лишняя жидкость увеличивает объем крови, которую сердцу приходится перекачивать по телу. Лишняя жидкость может оказаться в легких, затрудняя дыхание, в желудке, затрудняя прием и переваривание пищи, или в нижней части ног.
- Как контролировать уровень жидкости?
Для вывода лишней жидкости из организма врач может выписать вам лекарства, которые называются диуретиками (мочегонные средства). Однако будьте осторожны: если вы начнете больше пить, потерянная жидкость тут же восстановится. Врач или медсестра порекомендуют количество жидкости, которое вы должны выпивать ежедневно.
Если вам рекомендовали ограничить потребление жидкости, вы можете воспользоваться следующими рекомендациями.
СОВЕТЫ ПО СНИЖЕНИЮ КОЛИЧЕСТВА ВЫПИВАЕМОЙ ЖИДКОСТИ:
- пейте не из кружек, а из небольших чашечек;
- распределяйте разрешенное вам количество жидкости на целый день;
- попробуйте пить очень холодные или очень горячие жидкости — это отбивает жажду и занимает больше времени;
- если очень жарко или если у вас высокая температура или понос, выпивайте дополнительно 100-300 мл.
СОВЕТЫ: ЧТО ДЕЛАТЬ, КОГДА ВАС МУЧАЕТ ЖАЖДА:
- положите в рот кубик льда;
- ограничьте напитки с содержанием кофеина (сюда относятся кофе, чай и некоторые газированные напитки);
- ограничьте прием алкогольных напитков;
- используйте специальные очищающие палочки для полости рта на основе лимона и глицерина;
- жуйте жевательную резинку;
- ешьте замороженные фрукты;
- добавляйте в чай или минеральную воду лимонный сок.
ИЗМЕНЕНИЯ В ПИТАНИИ: АЛКОГОЛЬНЫЕ НАПИТКИ
Небольшое количество алкоголя расслабляет сердечную мышцу, замедляет пульс и снижает кровяное давление. Алкогольные напитки, употребляемые в небольших количествах, могут способствовать предотвращению ишемической болезни сердца. Однако злоупотребление алкоголем при сердечной недостаточности может привести к учащению сердечных сокращений и повышению кровяного давления, а длительное злоупотребление может вызвать кардиомиопатию .
Врач скажет, сколько алкоголя вы можете употреблять без вреда для здоровья. Обычно рекомендуется выпивать не более 1 или 2 порций алкогольных напитков в день (одна порция определяется как один бокал пива или вина, или один смешанный напиток с одной дозой алкоголя). Если у вас серьезные симптомы, вам, возможно, порекомендуют вообще отказаться от алкоголя.
Не забывайте, что алкогольные напитки следует учитывать при подсчете объема выпиваемой за день жидкости.
ИЗМЕНЕНИЯ В ПИТАНИИ: КАЛИЙ
Калий — важный для организма минерал, необходимый для нормального функционирования клеток. Обычно с продуктами питания поступает достаточное количество калия, но в случае приема диуретиков при сердечной недостаточности ваш организм может терять нужный ему калий. Чтобы этого не случилось, врач, возможно, выпишет вам другой диуретик или изменит другие назначенные лекарства. Если вы принимаете мочегонные, возможно, вам посоветуют употреблять в пищу больше продуктов, богатых калием.
Богаты калием следующие продукты:
- бананы;
- апельсины;
- чернослив;
- соевые бобы;
- дыни;
- рыба (палтус, камбала);
- картофель.
Если вы потребляете много соленой пищи, содержание натрия в организме возрастает, что может привести к потере калия. Поэтому так важно соблюдать низко солевую диету.
ИЗМЕНЕНИЯ В ПИТАНИИ: ЖИРЫ И ХОЛЕСТЕРИН
Один из важнейших аспектов здорового питания — ограничение употребления жиров (особенно насыщенных).
- Почему?
Если употреблять слишком много жирной пищи, в крови повысится уровень жиров и холестерина. Высокий уровень холестерина в крови напрямую связан с ишемической болезнью сердца. Осложнениями ИБС являются инфаркт миокарда и сердечная недостаточность. Кроме того, продукты с высоким содержанием жира очень калорийны, их потребление ведет к прибавке веса.
- Как?
Если вы посещаете врача-диетолога, он поможет разработать наиболее подходящую диету. Ваш рацион должен включать фрукты и овощи, рыбу, птицу, нежирное мясо, заменители мяса (например, сою) и ненасыщенные жиры. Очень полезная привычка — читать этикетки продуктов. На них написано, что и в каких количествах содержится в продукте. Избегайте продуктов с высоким содержанием насыщенных жиров (цельномолочных продуктов и красного мяса). Уменьшение количества потребляемых с пищей яичных желтков и вообще продуктов животного происхождения поможет снизить уровень холестерина в крови.
ИЗМЕНЕНИЯ В ПИТАНИИ: ДИЕТА ДЛЯ ДИАБЕТИКОВ
Сердечная недостаточность и диабет часто сопутствуют друг другу. До трети всех больных сердечной недостаточностью могут иметь ту или иную форму диабета, с которой можно бороться с помощью инсулина (или других медикаментов) и диеты. Больным с сердечной недостаточностью необходимо постоянно контролировать уровень сахара в крови. Высокое содержание сахара также негативно сказывается на работе сердца (как напрямую, так и косвенно).
Людям, у которых диабет сочетается с сердечной недостаточностью, особенно важно выполнять все рекомендации врача, медсестры и диетолога.
ФИЗИЧЕСКАЯ АКТИВНОСТЬ И УПРАЖНЕНИЯ
Послать страницу по электронной почте
Умеренная физическая нагрузка показана большинству пациентов с сердечной недостаточностью и может положительно отразиться на общем самочувствии.
- Почему?
Физическая активность способна улучшить работу сердца, сняв с него часть нагрузки и улучшив эффективность сокращений.
- Как начать?
Прежде чем приступить к новой программе занятий или откорректировать или повысить интенсивность ваших упражнений, проконсультируйтесь с врачом или медсестрой. Они убедятся, что новый вид деятельности не перегружает сердце и преждевременно не ускоряет темпы, и подскажут, чего желательно избегать. Также имеет смысл обратиться в ближайший центр реабилитации кардиологических больных, где вам могут предложить программу дозированной физической активности.
Выберите дисциплину по душе, чтобы у вас возникло желание заниматься регулярно. Приветствуются занятия в компании, например, с приятелем — так вы сможете мотивировать друг друга. Важно найти то, что теперь будет вам по силам. Например, если вы и ранее не занимались бегом, то теперь вряд ли сможете начать. Но если вам нравятся ходьба или плавание, попробуйте себя в этих видах спорта.
Разминка и заминка в виде небольшой растяжки перед занятиями обязательны; квалифицированный инструктор покажет вам безопасные движения. Если на улице холодно или ветрено, размяться желательно еще дома. Для начала пройдитесь пару минут, чтобы избежать последствий резкого перепада температур для организма.
Желательно начать физическую активность с ходьбы. Постарайтесь выходить из дома ежедневно, например, чтобы забрать газету, или же выходите из автобуса на остановку раньше. Если вы уже освоили ходьбу и считаете, что ваше состояние здоровья это позволит, перейдите на езду на велосипеде или плавание. Начинайте заниматься плавно, постепенно увеличивая дистанцию или интенсивность нагрузки по мере возрастания сил и улучшения физической формы.
Считается, что все делается правильно, если во время тренировки вы в состоянии разговаривать. Затрудненная речь означает, что, скорее всего, вы перенапрягаетесь. При появлении одышки, головокружения, боли в груди, тошноты или холодного пота незамедлительно остановитесь. Если симптомы не проходят, обратитесь к врачу или медсестре.
Желательно не заниматься спортом после плотного приема пищи и на голодный желудок. Выберите время занятий таким образом, чтобы со времени легкого завтрака или обеда прошло 1–2 часа.
Многие пациенты с сердечной недостаточностью переживают, что не смогут брать на руки внуков, и это может сказаться на отношениях с ними. Прислушивайтесь к сигналам, которые подает вам тело. Старайтесь избегать действий, требующих задержки дыхания, физических усилий или резкого выброса энергии. Если ваши внуки уже не грудные дети, можно посадить их на колени вместо того, чтобы взять на руки.
КУРЕНИЕ/ВЕЙПИНГ
Угарный газ, содержащийся в сигаретном дыме, снижает способность крови переносить кислород. Поэтому сердцу приходится работать активнее, чтобы обеспечить организм достаточным количеством кислорода. Курение также способствует образованию жировых отложений на стенках кровеносных сосудов, что приводит к сужению их просвета и повышению артериального давления. Курение приводит к констрикции (сужению просвета) кровеносных сосудов в организме, в том числе в сердце. Это усугубляет симптомы сердечной недостаточности. Никогда не поздно бросить курить — поверьте, ваше сердце будет вам благодарно.
Существует несколько способов избавиться от этой вредной привычки. Не стесняйтесь обращаться за помощью — существует множество групп поддержки и других ресурсов, которые могут вам помочь. Возможно, что не все советы вам подойдут, но, проявив немного упорства, вы обязательно найдете подходящий способ бросить курение.
Вот несколько распространенных способов это сделать:
- Используйте средства, помогающие уменьшить симптомы абстинентного синдрома: например, никотиновый пластырь, жевательную резинку и ингаляторы — обратитесь за консультацией к своему лечащему врачу или медсестре.
- Недавно в продаже появились лекарственные средства для этой цели, которые можно обсудить с врачом.
- Бросайте курить постепенно, уменьшая количество выкуриваемых за день сигарет, чтобы курить только тогда, когда нет сил преодолеть тягу, а не по привычке.
- После еды, вместо того чтобы зажечь сигарету, чистите зубы — изменение вкуса во рту иногда помогает перебить желание закурить.
- Первое время избегайте мест, где разрешено курение (например, открытых веранд и уличных террас в пабах и барах). Если у вас на работе можно курить, поговорите с коллегами и скажите им, что пытаетесь бросить.
- Найдите другое занятие для рук или рта (например, вертите в руках скрепку или жуйте жевательную резинку).
- Больше двигайтесь — физическая активность поднимает настроение и помогает расслабиться.
- Не опустошайте пепельницу — накопившиеся окурки будут все время напоминать вам о том, сколько вы курите, и как ужасен запах застарелого дыма.
- Заручитесь поддержкой своих родных, особенно курильщиков, — это может быть главным фактором успеха.
Чтобы бросить курить, некоторые пациенты используют электронные сигареты, также известные как вейпы. Курение электронных сигарет (вейпинг) нельзя назвать полностью безвредным для здоровья — их безопасность является предметом споров в медицинских кругах.
Однако электронные сигареты гораздо менее вредны для здоровья, чем обычные сигареты. Люди с сердечной недостаточностью, которые хотят попробовать бросить курить с помощью электронных сигарет, должны обсудить это решение со своим лечащим врачом или медсестрой. Отказ от курения с помощью электронных сигарет особенно эффективен в сочетании с экспертной поддержкой медицинского специалиста.
Пользу от прекращения курения можно почувствовать не сразу, но со временем ваше общее самочувствие и состояние здоровья обязательно улучшатся. Важно, чтобы близкие поддерживали вас и понимали, что отказ от курения — важная часть изменения образа жизни.
КАК ОРГАНИЗОВАТЬ ПРИЕМ ЛЕКАРСТВ?
Чтобы получить наилучший эффект от лечения, важно принимать лекарства в соответствии с назначениями врача.
Скорее всего, вам выпишут несколько лекарств, и придется запоминать расписание приема на весь день и различные дозы. Полезно бывает составить график приема лекарств, который поможет не забыть, какие лекарства нужно принимать и когда. Принесите этот график с собой на прием к врачу или медсестре, чтобы показать им, что вы принимаете. Если вам назначат другие лекарства, врач или медсестра смогут вписать эти изменения прямо в ваш график.
Если вам имплантировали прибор для регуляции сердечного ритма или облегчения симптомов сердечной недостаточности, все равно нужно принимать лекарства в соответствии с назначениями. Эти приборы обычно назначаются как дополнение медикаментозной терапии. Кроме того, регулярно ходите на проверку имплантата, будьте готовы рассказать о принимаемых лекарствах врачу или медсестре. Выполняйте рекомендации врача относительно ежедневных занятий и работы.
Очень важно регулярно сдавать анализы и проходить обследования. Если вы пришли на прием к врачу или медсестре, перед уходом обязательно запишитесь на следующий прием.
КАК НЕ ЗАБЫТЬ О ТОМ, ЧТО НУЖНО ПРИНЯТЬ ЛЕКАРСТВО
- Почему важно принимать лекарства?
Принимать лекарства нужно обязательно, чтобы получить наилучший возможный эффект от лечения.
- Как не забыть принять лекарство: советы
Возможно, вам прописали несколько лекарственных препаратов от сердечной недостаточности, которые нужно принимать в разное время дня. Вот несколько советов, которые помогут не забыть, что вам нужно принять лекарство:
- Нарисуйте график с названиями лекарств, дозами и временем приема, повесьте его на стену.
- Купите коробочку для лекарств (дозатор), на которой помечены дни недели и время дня. Чтобы не забыть о приеме лекарств, заполняйте коробочку в начале недели. Попросите члена семьи или медсестру проверить, правильно ли разложены лекарства в коробочке.
- Если лекарство нужно принимать в определенное время, установите будильник.
- Расскажите родным и друзьям о своем графике приема лекарств, чтобы они могли напомнить об этом.
- Введите прием лекарств в распорядок дня, чтобы он стал привычным. Например, принимайте лекарства каждый раз после чистки зубов, перед завтраком или перед обедом.
- Если уходите из дома надолго, не забывайте брать лекарства с собой, чтобы не пропустить время приема.
- Уезжая отдыхать, возьмите с собой достаточный запас лекарств. Всегда берите их с собой в ручную кладь.
- Заказывайте лекарства заранее, чтобы они у вас никогда не кончались.
Если вам трудно организовать прием лекарств, поговорите с фармацевтом или лечащим врачом. В некоторых аптеках продаются блистеры, таблетки в которых разложены по дневным дозам.
Если вы не выходите из дома и испытываете проблемы с приемом лекарств, лечащий врач может организовать посещение медсестры, которая правильно разложит ваши лекарства в дозатор. Можно попросить медсестру приходить ежедневно, но это крайний вариант (на тот случай, если вы не справляетесь самостоятельно).
ПСИХОЛОГИЧЕСКАЯ ПОДДЕРЖКА
Исследования показали, что люди с сердечной недостаточностью, получающие эмоциональную и социальную поддержку, лучше справляются со своим состоянием и имеют более позитивный взгляд на жизнь. Однако важно помнить, что все люди имеют разные потребности и возможности. Существует много разных источников поддержки для больных с сердечной недостаточностью.
Перечислим их:
- Ваш супруг, партнер или лицо, осуществляющее уход
Этот человек обычно ближе всего к вам, он может предложить поддержку во всех аспектах жизни с сердечной недостаточностью.
- Семья и друзья
Иногда лучше поговорить с друзьями или членами семьи об определенных моментах, связанных с сердечной недостаточностью (если вы не хотите возлагать на своего партнера весь груз ваших нужд и переживаний).
- Врач, медсестра и другой медицинский персонал
Врачи и медсестры отвечают за лечение вашей сердечной недостаточности, и они также могут предоставить информацию по эмоциональной поддержке, предоставляемой консультантами, и поддержке, предоставляемой социальными службами.
- Группы поддержки для больных с сердечной недостаточностью
Некоторые пациенты находят полезным поделиться своими чувствами и проблемами с другими людьми, у которых могут быть подобные проблемы и опыт. Тем не менее, не каждый человек может принять мысль об обращении в группу поддержки.
МЕТОДИКИ «СОХРАНЕНИЯ ЭНЕРГИИ»
По мере увеличения активности вы заметите, что у вас стало больше энергии для различных домашних дел, увлечений и отдыха. Активность — это полезно, но вам, возможно, станет немного труднее выполнять прежний объем работы. Вот несколько советов, которые помогут вам справляться с большей нагрузкой:
- Планируйте отдых в течение дня.
- Отдыхайте до того, как окончательно устанете. Чтобы делать больше работы, чередуйте периоды отдыха и активности.
- Во время выполнения разных дел двигайтесь плавно и не делайте резких движений. Спешка усиливает утомление и неприятные ощущения.
- Избегайте занятий, требующих резкого напряжения.
- Поддерживайте осанку.
- Не работайте, когда слишком жарко или холодно, а также сразу после еды.
- Если вам нужно сделать что-либо в определенный день, запланируйте это на время суток, в которое вы обычно чувствуете себя хорошо. Большинство людей более энергичны утром, но есть и такие, которые бывают в лучшей форме во второй половине дня. «Прислушивайтесь» к своему телу, чтобы узнать, когда лучше выполнять трудоемкое дело.
- Соблюдение указанных правил поможет вам экономить усилия и справляться с большим объемом работы. Следующие советы помогут «сохранить энергию»:
- Перетаскивая тяжелые предметы, не толкайте их, а тяните.
- Поставьте на кухне высокую табуретку или стул, чтобы присесть, когда вы устанете во время приготовления еды или уборки.
- Если вы делаете работу стоя, рабочая поверхность должна быть вам по пояс, чтобы не нужно было тянуться слишком высоко или наклоняться слишком низко.
- Поместите тяжелые предметы, которыми вы часто пользуетесь, на уровне талии. Например, положите на полки на уровне талии тарелки, тяжелые кастрюли и сковородки.
- Если у вас в доме есть лестница, планируйте заранее перемещения по дому, чтобы избежать лишних подъемов и спусков.
АВИАПЕРЕЛЕТЫ
Авиаперелеты обычно не являются проблемой для людей с сердечной недостаточностью, но желательно обсудить планируемую поездку с врачом. Если врач порекомендует на время полета получение дополнительного кислорода (такое бывает в редких случаях), обязательно свяжитесь с авиакомпанией заблаговременно, чтобы узнать условия получения дополнительного кислорода и предпринять необходимые меры.
Если в сердце имплантировано устройство (кардиостимулятор, ресинхронизующий стимулятор или кардиовертер-дефибриллятор), скорее всего, имплантат будет обнаружен металлодетектором. Заранее известите персонал аэропорта о том, что у вас установлен прибор. Процедура предполетной проверки безопасности и сам полет не повлияют на работу прибора. Все приборы работают на основе стандартизированных технологий, и, если потребуется, прибор можно будет проверить почти в любой стране мира.
Пассажирам самолетов приходится подолгу сидеть неподвижно в «согнутом» состоянии. Это часто ведет к отекам лодыжек, и, иногда, к мышечным судорогам. Регулярно разминайтесь и делайте упражнения на гибкость, ходите по салону самолета и в аэропорту. Откажитесь от алкоголя и пейте достаточно жидкости. В некоторых случаях врач может порекомендовать одеть на время полета специальные поддерживающие чулки, препятствующие тромбообразованию.
ЧРЕЗВЫЧАЙНАЯ СИТУАЦИЯ В ОТПУСКЕ
При отъезде в отпуск возьмите с собой список всех лекарств, которые вы сейчас принимаете. В чрезвычайной ситуации, если потребуется помощь врача, вы сможете показать ему этот список. Во время поездок держите этот список при себе в досягаемом месте.
Полезно также иметь при себе рабочий телефон лечащего терапевта или кардиолога, на случай, если местный врач захочет обсудить с ним ваше состояние или запросить дополнительную информацию.
Куда бы вы не поехали, на время путешествия лучше приобрести страховку, в которую будут включена оплата медицинских услуг. Приобретая страховку, обязательно выясните, какое лечение она покрывает, и что нужно делать, если в поездке возникнет необходимость врачебной помощи. Запишите телефоны, по которым нужно будет звонить, и номер полиса, который нужно будет назвать.
ПРИВИВКИ
Забота о себе при сердечной недостаточности прежде всего направлена на поддержание хорошего самочувствия. Один из способов поддержания хорошего самочувствия — это снижение риска респираторных инфекций, таких как грипп или пневмония. Респираторные заболевания могут ухудшить состояние здоровья при сердечной недостаточности.
Доступны безопасные вакцины, обеспечивающие иммунитет к гриппу и пневмонии. Применение этих вакцин следует обсудить с медицинской сестрой или врачом (они предоставят более подробную информацию).
Если вы отправляетесь в путешествие, работник турфирмы порекомендует вам прививки или препараты, например, средства от малярии, которые могут потребоваться в месте вашего пребывания.
Если вы принимаете антикоагулянты, врач или медсестра могут посоветовать другую программу прививок, которую, возможно, придется начать раньше обычного расписания.
РАБОТА
В большинстве случаев сердечную недостаточность можно лечить и контролировать, что позволит вам полноценно работать на условиях как неполной, так и полной занятости. В вашем случае все будет зависеть от причины и серьезности сердечной недостаточности, а также от характера вашей работы. Ваш лечащий врач может помочь вам определиться с подходящим уровнем рабочей нагрузки.
Может понадобиться изменить количество рабочих часов и/или попытаться облегчить условия труда. Если вы чувствуете, что вам становится трудно выполнять вашу работу, обсудите возможность изменения лечения с лечащим врачом и/или режим работы с вашим работодателем.
ОТНОШЕНИЯ
Люди с сердечной недостаточностью могут столкнуться не только с физическими ограничениями, которые накладывает на них это заболевание, но и с эмоциональными проблемами, способными повлиять на их жизнь и жизнь их близких.
Когда человек узнает о наличии у него серьезного заболевания, такого как сердечная недостаточность, это может сначала вызвать тревогу, злость или депрессию, и эти чувства могут в той или иной степени разделяться супругом или партнером, членами семьи и близкими друзьями. Эти чувства ослабевают, когда человек принимает свой диагноз, берет на себя ответственность за свое здоровье и осуществляет позитивные перемены в образе жизни. Однако ваши взаимоотношения с людьми в результате этих перемен также могут измениться.
СЕКС И СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Многие люди с сердечной недостаточностью не уверены, следует ли им заниматься сексом, и могут стесняться задавать об этом вопросы врачу или медсестре. Хорошая новость состоит в том, что большинство людей с сердечной недостаточностью могут продолжать получать удовольствие от сексуальных отношений, если их состояние и симптомы сердечной недостаточности находятся под контролем.
Так же как и с другими видами активности, не следует заниматься сексом, если вы плохо себя чувствуете, если вам трудно дышать или вы испытываете боли в груди. Возможно, вы будете чувствовать себя более комфортно и уверенно, если будете выполнять следующие рекомендации.
- Выбирайте время для секса, когда чувствуете себя отдохнувшими, расслабленными и спокойными.
- Избегайте секса сразу после плотной еды (в течение первого часа) или употребления значительного количества алкоголя.
- Занимайтесь сексом в удобном знакомом помещении, в котором не слишком жарко и не слишком холодно и где вам не помешают.
- Используйте предварительные ласки для разминки, чтобы тело привыкло к увеличившемуся уровню нагрузки во время полового акта.
- Занимайтесь сексом в позах, требующих меньше усилий, например таких, когда вы находитесь снизу или лежите рядом с партнером/партнершей. Если в какой-либо момент вы почувствуете неудобство, нехватку воздуха или усталость во время полового акта, остановитесь и отдохните немного.
Также важно помнить, что у вас может не быть желания заниматься сексом после постановки такого диагноза, как сердечная недостаточность. Нормально, что вы можете испытывать стресс, ощущать тревогу и депрессию, после того, как вам поставили диагноз сердечной недостаточности. Все это может привести к потере интереса к сексу. В этом случае вы можете найти другие способы физической близости и интимного общения с партнером. Например, вы можете обнимать, целовать и гладить друг друга. Это тоже может обнадеживающе действовать на вашего партнера.
Также имейте в виду, что люди, страдающие сердечной недостаточностью, нередко испытывают проблемы с сексом, такие как эректильная дисфункция (импотенция), проблемы с эякуляцией или невозможность испытывать оргазм или кульминацию. Иногда некоторые препараты, назначаемые при сердечной недостаточности, могут вызвать такие же проблемы. Не стесняйтесь. Большинство людей, страдающих сердечной недостаточностью, могут вести полноценную сексуальную жизнь. Если у вас есть какие-либо вопросы, обсудите их с лечащим врачом или медсестрой. Существуют очень эффективные способы лечения, которые при необходимости могут использовать люди, страдающие сердечной недостаточностью.
Потратьте столько времени, сколько вам потребуется, чтобы освоиться в новой ситуации. Возможно, интерес к сексу вернется, когда вы возьмете на себя ответственность за свое здоровье и совершите соответствующие позитивные перемены в образе жизни.